介護が必要になる背景
介護が必要になる原因は様々ですが、2022年の調査では「認知症(16.6%)」、「脳血管疾患(脳卒中)(16.1%)」、「骨折・転倒(13.9%)」が上位3位の要因であることが報告されています(厚生労働省「国民生活基礎調査」)。
| 現在の介護度 | 第1位 | 第2位 | 第3位 | |||
|---|---|---|---|---|---|---|
| 総数 | 認知症 | 16.6 | 脳血管疾患(脳卒中) | 16.1 | 骨折・転倒 | 13.9 |
| 要支援者 | 関節疾患 | 19.3 | 高齢による衰弱 | 17.4 | 骨折・転倒 | 16.1 |
| 要介護者 | 認知症 | 23.6 | 脳血管疾患 (脳卒中) | 19.0 | 骨折・転倒 | 13.0 |
https://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa22/dl/05.pdf
「要支援者」では「関節疾患(19.3%)」が多く、次いで「高齢による衰弱(17.4%)」、「骨折・転倒(14.2%)」となっています。「腰が痛い」、「足が痛い」等の症状があるために、買い物や着替え・入浴などの日常生活が大変になったり、高齢になり筋力や食欲が低下することで、転びやすくなり、介護を意識するようになります。
一方、「要介護者」では、「認知症(24.3%)」、「脳血管疾患(脳卒中)(19.2%)」、「骨折・転倒(12.0%)」と認知症や脳卒中のため、今までできていたことができなくなり、介護がより大変になっていく状況となっていることが分かります。
人の自然史を理解する
介護が必要になると、「一体この先どうなるのだろうか」と不安になります。
この状態が元に戻るのかどうか。食事ができず、このまま食べられない状態が続いたらどうなるのか。。人によってその不安は様々ですが、多くは「この先どうなるのか?」が分からないことで、より強くなります。
「この先どうなるのか。。」を理解するために、まず人の自然史を説明します。
生物における老化と経過
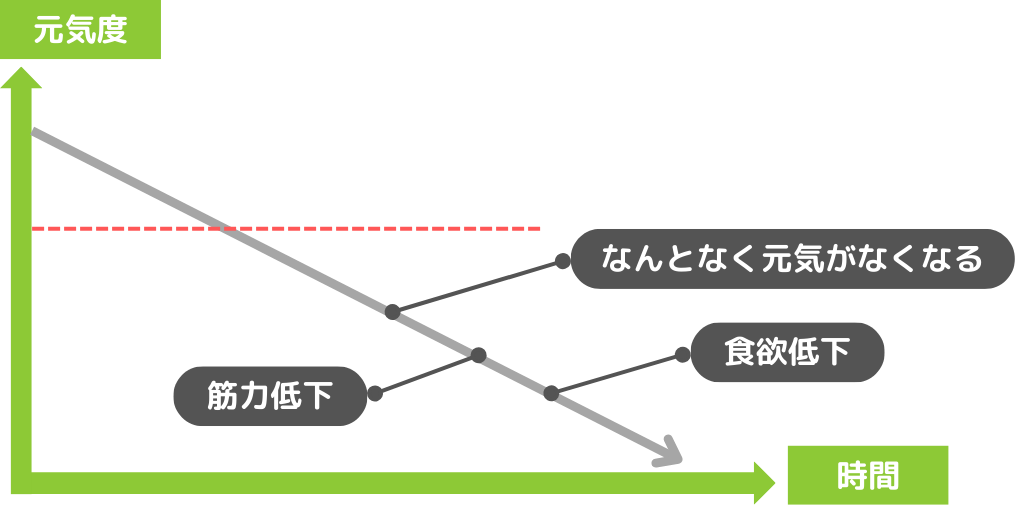
身体機能の低下を考える上で、人を含む生物はどのように老衰が進んでいくかを説明します。上記の図の通り、X軸に時間、Y軸に元気度をとります。
人間は、ある程度までは元気なのですが、時間と共に(X軸が右に進んでいくと)、元気度が低下していきます(Y軸が下に下がってくる)。若い時のような元気がなくなり、家にいる時間が長くなります(なんとなく元気がなくなる)。
トイレには行くけど、基本的には座ってテレビを見ていたり、ベッドで寝ていたり、と動ける時間が段々と短くなっていき、筋力が低下していきます。
筋力の低下と共に、食欲が低下し、食べる量が減っていきます。人は食事をする際に喉の奥の筋肉を動かす必要があるのですが、この筋肉も低下していくため、飲み込むことが難しくなります。その結果、誤嚥が起こりやすくなり、さらに食欲が低下します。
その後は段々と衰弱が進み、今まで一人で行けていたトイレに行くのが難しくなっていきます。
そしてやがて寝たきりとなり、最期は枯れるように看取りとなります。
「人間」だけでなく「犬」や「猫」を含めて、生き物は上記のような経過を辿り、最終的に枯れるようになくなっていくというのが、自然史なのです。
食べられなければ点滴をすればよいのでは?
上記の経過の通り、人(生物)は段々と出来る事が少なくなっていきます。
「外出すること」から、「トイレに行くこと」、「椅子で座って過ごすことと」、「食事をすること」まで様々ですが、これらが段々とできなくなっていきます。
これは身体機能が低下していくためです。
食べられなくなってきたら
食べられなくなってきた場合、胃に無理に栄養剤を入れればよいのでは?と思いますが、栄養の状態とは、「消化管に栄養剤を入れること」で解決できるわけではありません。
食べたものは、胃で消化され、腸から血液中に吸収され、吸収されたものは、肝臓という場所で代謝され、はじめて体の栄養(蛋白)になります。
X軸(時間)が右に行けば、消化や吸収、代謝の機能が低下するために、どんなに消化管に流し込んでもそれは栄養にならず、下痢のようなそのまま肛門から便として出て行ってしまいます。
点滴をすればよいのか?
食べられなければ点滴しますよね?点滴すればよいのでは?と思われがちですが、上図のX軸が右に行けば、血管の中に水を保持しておく機能もなくなっていきます。
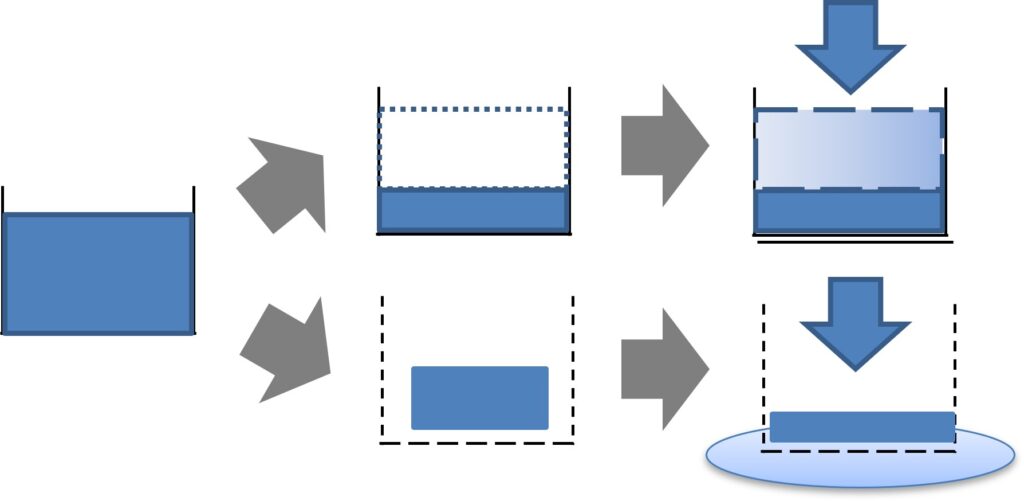
下図のような容器を想像してみましょう。
若い人であれば、容器の水が減ったら(下図の上の状況:点線部分)、点滴で補えば容器の中の水は維持ができます。
一応で、老衰とは、下図の下の状況のように容器に穴があいていくようなイメージとなります。
そのような方に若い人と同様の水を補充すれば(点滴をすれば)、容器の水から外に流れだします。
あふれだした水は、むくみ(浮腫)となって目に見えるようになります。さらに肺の中には血管がたくさんあるため、そこから水がしみ出すことで、大量の痰がでてきます。
かつて延命を第一とされていた時代には、食べられなければ入院⇒食べられないので点滴→大量の痰がでて、痰をひく(吸痰)→退院できない、といった事象を目にすることはありました。
しかし最近では在宅医療や最期のプロセスに関する経過が明らかになり(人は枯れるように亡くなっていく)、そのような事は少なくなってきているかもしれません。
身体機能が低下していると感じたら
「身体機能が低下」を考える上で、今困っている本人が、上記の図におけるどの段階であるのかを考えていく必要があります。
同じ「食べられない」としても、例えば、小児で障害を持っている方であれば、左の⇒です(①の状況)。通常の小児と同じに考え、何かの急性期の病気があるかもしれません。我々と同じように入院して点滴をします。
若年~中年で発症する神経筋疾患をはじめとする慢性疾患であれば②の⇒です。小児と同様に考えます。
前期~後期高齢者以降では③の⇒位です。病気の可能性もありますが、もしかしたら病気でない可能性もあります。
老衰が進行した状態や病気の終末期であれば、一番右の④の⇒で点滴等は無理しすぎない方がよいと思われます。
このように「介護者」がどの段階にいるか、というところで介入方法も変わっていきます。

介護を誰に相談すればよいの?
これまで説明した自然史の通り、生物は加齢と共に、身体機能や認知機能が低下して、段々と「今までできていたことができなくなる」わけです。
「今までできていたことは何か?」というと、日常生活では食事、入浴、着替え、移動など。他に物事を理解したり、判断したり、といった事項になります。これらが難しくなると下記のような問題がでてきます。
- 日常生活の支障:身の回りの世話や日常生活動作(食事、入浴、着替えなど)が困難になってきた。
- 安全面の問題:転倒や誤嚥などのリスクが増えてきた
- 認知機能の低下:認知症の症状が見られる(記憶力の低下、判断力の欠如など)等が問題となります。
これらが原因で本人の支援が必要となった場合、「介護が必要」と判断されます。
誰に相談するのか?
これまで説明したように、「介護」が必要になる背景には、何からの病気であることもあれば、「老衰」のように調べても病気の存在がないこともあります。
このため介護に困っている原因をよく知っているのは、通院されている医療機関の医師(かかりつけ医)もしくは入院されている病院の担当医になります。
まずは、通院された際に、かかりつけ医に相談するか、入院されている医療機関の病棟看護師や相談室に相談することをおすすめします。
なお、通院されている医療機関がない場合(かかりつけ医がいない場合)は、「介護が必要」となる背景に病気の存在がないかを確認するため、医療機関を受診し相談してください。
その他、市区町村にある地域包括支援センターは、地域における高齢者や障害者向けの支援機関として存在しています。介護の必要性を判断するための相談や要介護認定の申請が行えますので、地域包括支援センターで相談することも一つです(多くの場合には、まずは医療機関を受診するよう案内されます)。










